En lätt doft av aceton sprider sig från den hyperventilerande unga patienten med stängda ögon. Någon anamnes går inte att få på grund av förvirring. På blodgasen noteras ordentlig metabol acidos och på urinstickan ses ketoner. Du ordinerar insulininfusion och vätska med kaliumtillsats. Eller var det så enkelt?
Ketoacidos är en välkänd blodgasrubbning, i vart fall i form av diabetisk ketoacidos (DKA). I detta inlägg vill vi ge en översikt över dels DKA, dels de mer okända släktingarna bland ketoacidoserna. Har man inte insikt i detta kan man råka behandla en alkoholketoacidos med intravenöst insulin med stora risker som följd. Vi vill även belysa några mindre kända men potentiell farliga ketoacidoser som ketoacidos orsakad av SGLT2-hämmare. Denna acidos är lätt att missa samtidigt som SGLT2-hämmare troligen kommer få bredare användning då flera studier visat tecken på bra effekt på förhindrande av njur- och hjärtsvikt varför detta är viktigt.
I denna översikt kommer vi inte i detalj gå in på andra orsaker till metabol acidos. Resonemanget nedan bygger på att man redan övervägt och uteslutit andra farliga orsaker som etylenglykol och laktat. Djupare fysiologi och intermediärmetabolism lämnas i detta inlägg.
Ketoacidos och ketoner
Ketoner eller ketonkroppar är små metaboliter som kan användas som bränsle istället för socker i organ som hjärna och hjärta. Ketoacidos är processen som leder till en överdriven produktion av ketonkroppar med acidos som följd. Ketonbildning är av värde vid brist på glukos och processen kräver låga insulinnivåer, stimuleras av låga blodsockernivåer samt substrat för bildning av ketonkroppar som acetyl-CoA. Överskott av acetyl-CoA bildas och vid svält (och låga insulinnivåer) genom spjälkning av fria fettsyror eller som restprodukter vid metabolism av etanol.
Varför det blir för mycket ketonkroppar beror på orsaken, vid diabetisk ketoacidos finns en absolut insulinbrist som driver förloppet. Vid alkoholketoacidos finns flera samvarierande faktorer som låga glykogendepåer och överskott av alkohol. Man brukar även nämna brist på olika intermediärmetaboliter som får till följd att alkohol blir ketonkroppar istället för exempelvis nytt glukos genom glukoneogenes. Brist på vitamin B1 spelar också en roll.
Den primära ketonkroppen som bildas i kroppen är acetoacetat, beroende på orsak kommer en varierande del av denna konverteras till β-hydroxybuturat. Aceton brukar också räknas till ketonkropparna. Denna bildas genom avspjälkning av CO2 från acetoacetat efter addering av en proton. Aceton påverkar inte syra-basbalansen då molekylen är oladdad. Acetondoft inte på något sätt är specifikt för diabetisk ketoacidos utan gäller generellt för ketoacidoser.
Ketonkropparna metaboliseras i olika organ som hjärta, hjärna och skelettmuskulatur. De kan också utsöndras som ammonium- och natriumsalter i urinen vilket minskar påverkan av blodgasbilden. Det sista sättet är bildning av aceton som utandas. Vid en lätt ketos kommer alltså metaboliseringen kunna vara lika hög som produktionen och någon acidos syns aldrig.
Anamnes och status
Buksmärta, illamående, värmekänslor kan förekomma vid betydande ketos. Liksom en lätt doft av aceton ur munnen då denna är flyktig. Viktiga anamnespunkter specifikt för ketoacidos är eventuell diabetes och typ, förskrivning av diabetesläkemedel inklusive perorala. För de övriga acidoserna är uppgifter om alkoholbruk och nutritionsstatus inklusive viktutveckling. Kan inte patienten uppge får journaluppgifter, kliniskt status och ev anhöriga hjälpa.
Vilka rubbningar finns det?
- DKA, diabetisk ketoacidos
- DKA relaterat till SGLT2-hämmare
- AKA, alkoholketoacidos
- Svältketos inklusive kostassocierade tillstånd
- Blandrubbningar som diabetisk ketoalkalos
Hur känner man igen ketoacidoser på blodgasen?
En typisk ketoacidos har sänkt pH, sänkt pCO2 och sänkt BE. Anjongapet är oftast förhöjt där nivån avspeglar halten ketonkroppar. Laktat är normalt eller lätt stegrat, men nivån på laktatstegringen är i sådana fall inte i nivån på pH-förändringen. Exempelvis ett pH 7.25 med laktat 3. Man kan då gå igenom valfri minnesregel för vanliga och farliga metabola acidoser. KULT-regeln har bedömning av ketoner först, medan GOLDMARK har den sist även om man nog inte ska tänka på minnesramsor som en hierarki. Om orsak till acidosen inte är uppenbar mäter man ketoner. Observera att ketoacidos, särskilt svältketos, kan vara delfenomen i andra allvarligare syrabas-rubbningar. Ett förhöjt värde på blod- eller urinketoner utesluter alltså inte andra rubbningar. Därför ska en svältketos bara anses som huvudorsak om andra rubbningar uteslutits med klinisk bild och lab.
Mätning
- Blod: β-hydroxybuturat med ketonmätare, nivån anges i mmol/L. Normalvärde < 0.6mmol/L. Aceton kan även mätas i blod och en förhöjd nivå indikerar alltså att acetoacetat bildats i en tidigare process, men hur värdet ska användas i kliniska bedömningar är oklart.
- Urin: mäter acetoacetat och nivån anges semi-kvantitativt (0-4+), 1+ motsvarar ca 0.5mmol/L och 4+ minst 3mmol/L.
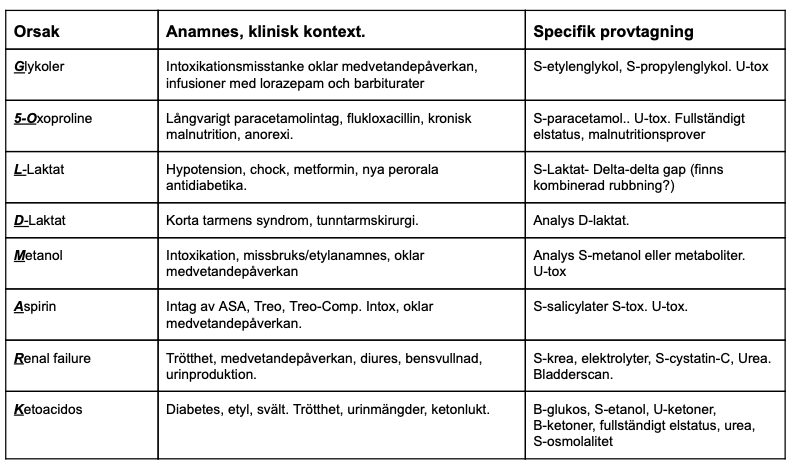
Skilja ketoacidoserna
| Tillstånd |
pH* |
BE | B-ketoner | U-ketoner |
P-glukos |
| DKA |
↓ |
↓ | ++ | ++ |
↑↑ |
| DKA-SGLT2 |
↓ |
↓ | + | ++ |
ua / lätt ↑ |
| AKA |
↓ |
↓ | ++ | ++ |
↓ / ua |
| Svältketos |
↓ |
↓ | ua / + | ++ |
↓ / ua |
| Diabetisk ketoalkalos |
↑ |
↑ | + / ua | + |
↑ |
* pH kan vara normalt vid alla tillstånd tidigt i processen och med respiratorisk kompensation, pilen avser huvudsaklig riktning vid mer typisk bild.
- DKA, diabetisk ketoacidos har klart förhöjt blodsocker och blodketoner
- DKA associerat med SGLT2-hämmare kan ha normalt blodsocker, men uppgifter om förskrivning av preparat innehållande empa-/dapa-/kana-/ertuglifozin och klinisk bild som DKA i övrigt. Det finns flera kombinationer registrerade. Länkarna går till substanssökning i FASS där kombinationspreparat inkluderas. Mät blodketoner frikostigt hos dessa då tillståndet inte är helt beskrivet.
- AKA, alkoholketoacidos uppträder vanligen hos alkoholberoende som druckit alkohol under en tidsperiod som avslutas abrupt några dagar innan. Oftast är nutritionen dålig ledande till låga glykogendepåer. P-glukos lågt till normalt. S-etanol lågt till omätbart. Övervikt av β-hydroxybuturat jämfört med acetoacetat (ca 10:1), tillståndet kan därför missas om blodketoner ej mäts.
- Svältketos bör ha anamnes på nedsatt intag ex illamående och kräkningar. Svältketos kan vara en del av övriga ketoacidoser och är minst viktigt med specifik behandling av. Överväg därför denna sist. Illamående, kräkningar och buksmärtor förekommer vid både DKA och AKA. Här räcker mätning av ketoner i urin. Denna bild kan även ses vid vissa dieter (kolhydratfri kost, endast frukt / frukterian), efter överviktskirurgi, amning.
- Diabetisk ketoalkalos kan ha normalt eller ibland lätt förhöjt pH och BE. Orsaken är att kräkningar dominerar bilden, genom förlust av magsaft tillkommer alkalos medan ketonkroppsproduktionen fortfarande är låg. Med tiden kommer dock acidosen att ta över genom en högre koncentration av ketonkroppar samtidigt utsöndringen av ketonkroppar i njurar och som aceton når sitt tak. Vid oklara kräkningar med buksmärtor ha för vana att mäta blodsocker. Vid större misstanke även blodgas och blodketoner. Tänk även på att ofarliga tillstånd tenderar att gå över eller bli bättre medan DKA kommer ge mer uttalade symtom och tydligare blodgas.
Behandling
För alla: fundera på utlösande faktor som infektion, pankreatit och liknande. För alkoholketoacidos är denna lista något längre (se referenser). Associerade elektrolytrubbningar kan kräva särskilt beaktande vid behandling, exempelvis kaliumstörningar, fosfatbrist, hypo-/hyperosmolära tillstånd.
Överväg mätning av fullt elektrolytstatus inkluderande albumin, fosfat, kalcium, urea. S-osmolaritet kan även vara av värde. Mätningar av fullständiga elektrolyter kan behöva upprepas under pågående behandling, exempelvis kan fosfat och kalium sjunka.
För alla ketoser förutom DKA är iv glukos och perorala kolhydrater en viktig del i behandlingen då detta stimulerar till insulinfrisättning som häver ketonkroppsproduktionen. Vid DKA är det tvärtom med insulin som saknas och glukos som finns i hög halt. Att däremot ge insulin till andra ketoacidoser än DKA är oftast onödigt och potentiellt farligt i form av hypoglykemi. Att äta stimulerar mer effektivt till insulinfrisättning, och därmed resolution av acidosen varför detta inte ska glömmas.
Val av intravenös vätska: om vätskan endast är till för rehydrering och alltså inte innehåller glukos är ringer-acetat med fördelaktigt ur ett syra-basperspektiv jämfört med natriumklorid.
Alkoholketoacidos
- Vätskesubstitution om dehydrering
- Vitamin B1 iv, dosering beroende på riskbedömning för Wernicke
- Kolhydrater per oralt och/eller iv glukos
- Substituera elektrolyter
- Abstinensbehandling vb
Diabetisk ketoacidos
- Vätskesubstitution
- Insulininfusion
- Substituera elektrolyter
- Successiv övergång till sc insulin
Svältketos
- I princip som alkoholketoacidos, längre tids svält medför vitaminbrist varför man akut bör ge vitamin B1 i hög dos, och närmaste dygnet komplettera med övriga vatten- och fettlösliga vitaminer.
- Kort tids svält behöver endast symtomatisk behandling med kolhydrater och vätska
- Vid längre svält bör man fundera på risk för refeeding och alltså successivt trappa upp mängden given näring.
För detaljer om behandling rekommenderas mer ingående vårdprogram och riktlinjer. Detta är huvudsakligen tänkt som en översikt.
Sammanfattning
- Ketoacidoser skiljer sig till orsak och behandling
- Diabetisk ketoacidos (DKA) är lätt att känna igen med hyperglykemi
- DKA associerat med SGLT2-hämmare har normalt till lätt förhöjt blodsocker
- Diabetisk ketoalkalos ger symtom som DKA men en normal till basisk blodgas, mät ketoner i urin och blod. Ta ny blodgas inom 1-2h vid misstanke
- Alkoholketoacidos kräver undernäring och alkoholberoende med nyligen uppehåll. Här är vitamin B1 viktig del i behandling.
- Svältketos vid svält och kolhydratfri kost, kräver minst grad av speciell behandling
- Innan diagnos svältketos ställs bör andra allvarligare orsaker uteslutas, svältketos ses som delfenomen vid många andra sjukdomar exempelvis sepsis
Referenser
- Allison MG, McCurdy MT. Alcoholic Metabolic Emergencies. Emerg Med Clin N Am 32 (2014) 293–301 http://dx.doi.org/10.1016/j.emc.2013.12.002
- Causso C, et al. Severe ketoacidosis secondary to starvation in a frutarian patient. Nutricion hospitalaria; 25(6):1049-52. https://www.ncbi.nlm.nih.gov/pubmed/21519781
- Davids MR et al. An unusual cause for ketoacidosis. Q J Med 2004. https://academic.oup.com/qjmed/article/97/6/365/1597143
- Forni LG et al. Critical Care 2006, 10:220. http://ccforum.com/content/10/4/220
- Huggins EA et al. Diabetic Ketoalkalosis in Children and Adults. Southern Med J. DOI: 10.1097/SMJ.0000000000000040. https://sma.org/southern-medical-journal/article/diabetic-ketoalkalosis-in-children-and-adults/
- Höjer J. Alkoholketoacidos är en väl dokumenterad men tämligen okänd diagnos. Läkartidningen 2017;114:EP6D. http://lakartidningen.se/Klinik-och-vetenskap/Klinisk-oversikt/2017/10/Alkoholketoacidos-ar-en-val-dokumenterad-men-tamligen-okand-diagnos/
- Iwata H, et al. Ketoacidosis due to a Low-carbohydrate Diet in an Elderly Woman with Dementia and Abnormal Eating Behavior. Int med (Tokyo, Japan). 2017; 56(19):2671-2675. https://www.ncbi.nlm.nih.gov/pubmed/28883241
- Karpate SJ, et al. Euglycemic ketoacidosis in pregnancy and its management: case report and review of literature. Eur J Obs Gyn Repr Biol. 2013; 171(2):386-7. https://doi.org/10.1016/j.ejogrb.2013.09.034
- McGuire LC et al. Alcoholic ketoacidosis. Emerg Med J 2006;23:417–420. http://dx.doi.org/10.1136/emj.2004.017590
- Palmer BF, Clegg DJ. Electrolyte and Acid–Base Disturbances in Patients with Diabetes Mellitus. N Engl J Med 2015;373:548-59. https://www.nejm.org/doi/full/10.1056/NEJMra1503102
- Sloan G, et al. A rare cause of metabolic acidosis: ketoacidosis in a non-diabetic lactating woman. Endocrin diab & metab case rep. 2017; 2017 Sep 4;2017. pii: 17-0073. https://doi.org/10.1530/EDM-17-0073
- Valkenborgh T, Bral P. Starvation-induced ketoacidosis in bariatric surgery: a case report. Acta Anaes Belgica. 2013; 64(3):115-7. https://www.ncbi.nlm.nih.gov/pubmed/24279201
- Van Zyl DG, et al. Fluid management in diabetic-acidosis–Ringer’s lactate versus normal saline: a randomized controlled trial. QJM. 2012; 105(4):337-43. https://doi.org/10.1093/qjmed/hcr226
- Wiener SW. Toxicologic Acid-Base Disorders. Emerg Med Clin N Am 32 (2014) 149–165 http://dx.doi.org/10.1016/j.emc.2013.09.011