I detta inlägg tänkte vi ta upp blodgasrubbningar som tenderar att uppkomma under inneliggande vård, vi fokuserar alltså inte på rubbningar som i sig är orsak/konsekvens till sjukdomen. Tanken med inlägget är att förmedla en sammanställning över saker som man ganska ofta stöter på men som sällan är organiserade på detta sätt. En del är bra att känna igen för att inte bli oroad och överutreda, annat är bra att känna till för att kunna undvika. Delar av innehållet beskrivs i större detalj i andra inlägg och vi hänvisar då dit.
Metabol alkalos
För översikt över generell handläggning var god se detta inlägg.
Vid längre tids inneliggande vård, framförallt på de mer allvarligt sjuka tenderar man ofta att se metabol alkalos. Oftast är den lätt, pH 7.46-50 och försvinner tillsammans med tillfrisknandet.
Vanliga orsaker
- diuretika
- hypokalemi
- hyperaldosteronism
- hypoalbuminemi
- kräkningar, dränering av ventrikelinnehåll
- kompensation av respiratorisk acidos
- TPN, erytrocytkoncentrat och ringer-acetat
- behandling av metabol acidos
Diuretika, framförallt loopdiuretika, leder till ökad utsöndring av kalium och klorid vilket leder till metabol alkalos. Ibland kallas detta ”contraction alkalosis” men det är omdebatterat om det egentligen föreligger en vätskebrist. Förekomsten av metabol alkalos bör alltså inte leda till administration av vätska utan det bedöms utifrån vanliga kriterier. Istället kan man ersätta låga K och Cl. Har inte detta effekt kan isoton NaCl prövas.
Hyperaldosteronism som kommer under vårdtiden orsakar sällan metabol alkalos, däremot kan den bidra till att upprätthålla tillståndet. Exempel när man ser hyperaldosteronism är alla tillstånd när kroppen reagerar på lågt blodtryck, det kan vara vätskeförluster som diarré men även andra orsaker till chock som vasodilatation eller kardiogen chock. Ökat aldosteronpåslag sparar på vatten och natrium, men ökar kaliumutsöndringen. Här bör främst den bakomliggande orsaken åtgärdas. Vid kvarstående hyperaldosteronism kan ibland åtgärder direkt mot detta tas, alltså aldosteronhämmare som spironolakton eller kaliumkanrenoat. Höga doser av kortikosteroider med viss mineralokortikoid effekt ger samma bild.
Man bör även betänka att vissa antibiotika är associerade med hypokalemi, exempel är piperacillin.
Hypoalbuminemi bör man i första hand identifiera, och i andra hand ge patienten en så optimal vård i övrigt så tillfrisknandet går snabbt. Albumin är en negativ akutfasreaktant, produktionen minskar därför vid inflammation. Då albumin liksom de flesta proteiner verkar för att sänka pH kommer en brist att leda till alkalos. Vid blodgastolkning enligt Stewart kallas detta alkalos pga sänkt Atot, men man behöver inte avancerade modeller för att gissa att ett påtagligt lågt albumin, säg 20g/L, förklarar patientens lätta metabola alkalos. Man bör även komma ihåg att lägre albumin även drar ned referensintervallet för anjongap, mer om detta här. En patient med lågt albumin, normalt pH och anjongap 10 kan alltså ha en kombinerad metabol alkalos och acidos med högt anjongap.
Vid en respiratorisk acidos kompenseras den metabolt. Vid snabb regress av respiratorisk rubbning (oftast överdriven ventilation) kan metabola alkalosen ligga kvar 1-2d innan den försvinner. Inga åtgärder.
TPN, erytrocytkoncentrat och ringer-acetat innehåller alla acetat eller citrat som metaboliseras till bikarbonat. Större volymer av dessa kan ge en lätt metabol alkalos. Detta bör i första hand noteras snarare än ageras på.
Bikarbonat mot metabol acidos. Man bör sällan ge iv bikarbonat mot metabol acidos vid tillstånd som löses snabbt. Vid DKA kommer acidosen snabbt hävas med rätt behandling medan det bikarbonatet som administrerats finnas kvar och då i efterförloppet orsaka en metabol alkalos vilket är svårare att korrigera. Tillstånd där bikarbonat är av värde är om det föreligger brist på bikarbonat (förlust eller utebliven produktion). Typexempel är förlust av bikarbonat vid diarré eller njursvikt med oförmåga till produktion av nytt bikarbonat (som ersättning för det som förloras nära syra neutraliseras).
Åtgärder
Detta antaget att någon annan allvarlig förklaring ej finns som kräver specifk handläggning. Vid flera av rubbningarna ovan bör man dock framförallt tänka men oftast behövs inga större direkta åtgärder utan mycket korrigeras automatiskt. Se därför inte nedanstående lista som något som måste övervägas på alla patienter utan det är möjliga åtgärder.
- Substituera elektrolyter, hypokalemi med alkalos korrigeras bättre med KCl än andra kaliumsalt då det oftast föreligger en kloridbrist.
- Se över diuretikabehov, och typ av diuretika. En del förespråkar en kombinationsbehandling för att minska metabola effekter av diuretika.
- Minska katabolism och ge nutrition
- Övergå från TPN till enteral nutrition om möjligt
- Aldosteronblockerare som spironolakton (po) och kaliumkanrenoat (Soldactone, iv) kan övervägas framförallt som motvikt vid loopdiuretikaorsakad alkalos eller försämrande värden där pH-värdet i sig bedöms orsaka problem. Denna indikation kräver dock erfarenhet hos förskrivaren.
- Karbonanhydrashämmare, diamox. Kräver som ovan erfarenhet hos förskrivaren, särskilt eftersom en ökad kaliumutsöndring kan ses vilket motverkar behandlingen av den metabola alkalosen.
- Minska HCl utsöndring i ventrikel med protonpumpshämmare eller H2-blockerare
Metabol acidos
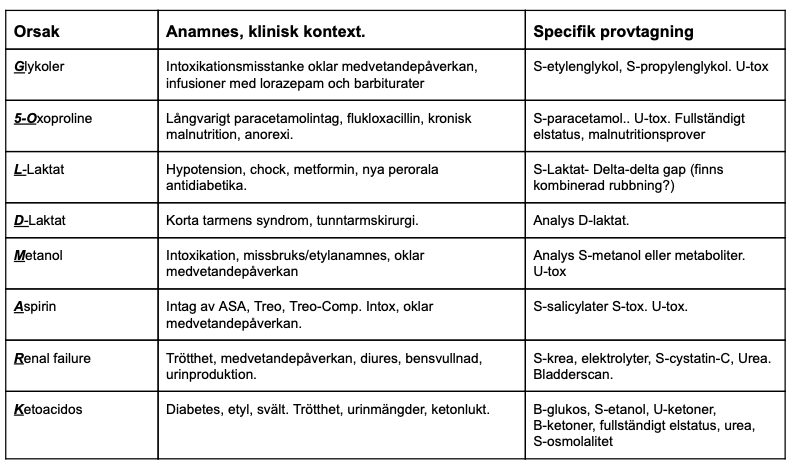
Självfallet kan alla metabola acidoser uppträda, vi vill dock fokusera på några som gäller generellt och några ovanligare, men som är mer specifika för komplicerade multisjuka patienter med längre vårdtid. Laktat, ketoacidos och njursvikt är vanligen lättidentifierade anledningar. De som tenderar att missas är vanligen acidoser med normalt anjongap som renal tubulär acidos, dels paracetamol.
Vanliga orsaker / fynd
- laktat
- ketoacidos
- njursvikt, försämrad funktion under vårdtiden
- renal tubulär acidos sekundär till läkemedel
- paracetamol
- kompensation till respiratorisk alkalos
- vätskeförlust från tarm
- kirurgiska drän och avledningar
- iv Natriumklorid
Man kan som vanligt dels gå igenom listan ovan eller analysera blodgasen utifrån om ett förhöjt anjongap föreligger och därefter tänka igenom möjliga orsaker. Hos inneliggande komplicerade patienter är det dock vanligt med flera samtidigt förekommande rubbningar varför det kan vara värt att göra både och. Flera acidoser kan föreligga samtidigt och en mer betydande metabol acidos kan delvis gömmas av en metabol alkalos sekundärt till diuretika och kloridbrist.
Laktat. Laktat har en lång lista på orsaker, vanligast vid inneliggande vård är sekundärt till stress och betaagonister. Högt andningsarbete kan även ge stegrade värden. Man bör även vid dåligt nutritionsstatus överväga tiaminbrist. Vid osäkerhet eller påtagligt höga värden görs övergripande analys.
Ketoacidoser, svält är vanligast men diabetisk ketoacidos kan uppkomma vid kombinationen otillräcklig insulindosering och kolhydratintag. Risk framförallt vid fasta hos typ 1 diabetiker. SGLT2-hämmare är associerade med ökad risk för ketoacidos och det kan av flera skäl vara rimligt att pausa dessa när patienten är sjukare och har sänkt kolhydratintag. Observera dock att de i viss mån ger en diuretisk effekt och utsättning kan exempelvis förvärra hjärtsvikt. För en allmänn översikt läs detta.
Njursvikt, metabol acidos tenderar att uppträda vid njursvikt stadium 4 eller sämre. Tänk på att kreatin är beroende på muskelmassa och njurfunktion. Vid en för åldern låg muskelmassa överskattar därför kreatininclearence njurfunktionen och man kan missa eller underskatta graden av njursvikt. Cystatin C är bättre markör hos dessa patienter, däremot tenderar också urea vara mindre säkert då detta även beror på proteinintaget. Under en väldigt lång vårdtid, särskilt efter lång tid på intensvivvårdsavdelning minskar muskelmassan påtagligt varför det blir än mer svårtolkat utifrån kreatinin-clearence. Generell utredning och behandling av njursvikt, vb natriumbikarbonat po/iv.
Renal tubulär acidos (RTA) är ett komplex begrepp av orsaker till acidos som kan förklaras av njurtubulis hantering av bikarbonat eller K/H-jonshantering. Generellt ses en metabol acidos med normalt anjongap. Urin-pH och serumkalium beror på vilket typ av RTA som föreligger. Vid inneliggande vård kan man se dessa sekundärt till olika läkemedel, både vanliga som NSAID och ACEH till mer ovanliga som amfotericin B och litium. Vid behov ta urin-pH, urin-elektrolyter och läs på.
Vätskeskiften i tarm och efter kirurgi. Förutom ventrikelns sekretion är den mesta vätskan som bildas i tarmen rik på bikarbonat. Ökade flöden ger en metabol acidos, exempel är diarré men även olika kirurgiska ingrepp som galldränage, fistlar och konstgjord urinblåsa. Hos den opererade patienten bör man därför i första hand bedöma volym av pågående tarmförluster, ersätta elektrolyter och ge natriumbikarbonat. Betänk att po natriumbikarbonat kan vara svårt att absorbera vid snabb tarmpassage och brustablett eller iv är mer effektivt.
Paracetamol. Paracetamolmetaboliten 5-oxoproline kan ibland förklara metabol acidos och ingår i ramsan GOLD MARK (”O”:et). Ses vid metabol acidos med ökat anjongap. Finns enstaka fallrapporter att detta i kombination med exempelvis flukloxacillin varit enda förklaringen till en betydande acidos. Troligen är dock majoriteten av fallen relativt milda.
Kompensation för respiratorisk alkalos. Vid långvarig respiratorisk alkalos, exempelvis betydande andningsrubbning med hyperventilation, kan njuren kompensera med att öka pH. När sedan den respiratoriska rubbningen avtar finns bara en lätt metabol acidos. Denna kommer vid normal njurfunktion försvinna på några dagar och ska ej åtgärdas. En ledtråd är om man ser ett mönster i blodgaserna att pCO2 är relativt konstant, pH ligger först högt och därefter faller successivt. När sedan pCO2 normaliseras sjunker pH lätt under referensintervallet.
Respiratoriska rubbningar under vårdtiden
Respiratorisk alkalos. Kräver ingen särskild bedömning utöver att långdragen respiratorisk alkalos ger en kompensatorisk metabol acidos, se ovan. För översikt läs här.
Respiratorisk acidos. Kräver ingen särskilt diagnosik för att patienten vårdas inneliggande, nämns här för att man lätt glömmer att den stora risken vid högt andningsarbete under längre tid är successiv uttröttning. En patient som går från respiratorisk alkalos via normalområdet och därefter lätt koldioxidretention är alltså en hög risk för snabb och påtaglig försämring.
Sammanfattning
Blodgasrubbningar som uppkommer sekundärt under vårdtiden är vanligt och kan vara både enkelt och komplext att analysera.
- Lab: blodgas, albumin, kreatinin, elektrolyter (Na, K, Ca, Cl, fosfat, Mg).
- Urinsticka för pH och acetoacetat. Vid behov även urin-elektrolyter
- Diuretika, hypoalbuminemi och låga K/Cl förklarar ofta metabol alkalos
- Vätskeskiften i tarmen kan orsaka både metabol acidos och alkalos
- Kirurgiska drän och avledningar ger metabol alkalos efter bikarbonatförlust
- Fasta riskerar utlösa ketoacidos, ge kolhydrater iv och typ 1-diabetiker måste ha insulin
- Njursvikt kan ibland döljas av en låg muskelmassa, ta vid behov cystatin C
- Renal tubulär acidos är vanlig biverkan till många läkemedel
- Metabol kompensation kvarstår några dagar efter den respiratoriska rubbningen avtagit
- Flera samtidiga metabola störningar föreligger ofta och kan delvis gömma varandra
Referenser
Farkas J. The Internet book of Critical Care. Framförallt kapitlen ”NAGMA (Non-Anion-Gap Metabolic Acidosis)” med en bra tabell över RTA samt ”Deresuscitation: Dominating the diuresis”. Åtkomst 2020-12-11. https://emcrit.org/ibcc/toc/
Faubel S, Topf J. The Fluid, Electrolyte & Acid-Base Companion. Alert and Oriented Publishing 1999. Onlineversion fritt tillgänglig på http://pbfluids.com/2017/09/the-fluid-electrolyte-and-acid-base-companion/
Jacobi J, Schnellhardt S, Hilgers KF et alt. Severe metabolic alkalosis and recurrent acute on chronic kidney injury in a patient with Crohn’s disease. BMC Nephrology 2010, 11:6. http://www.biomedcentral.com/1471-2369/11/6
Mehta AN. Emmett JB, Emmett M. GOLD MARK: an anion gap mnemonic for the 21st century. Lancet 2008.
Mustaqeem R, Arif A. Renal Tubular Acidosis. StatPearls 2020. https://pubmed.ncbi.nlm.nih.gov/30085586/
Kolkhof P, Bärfacker L. Mineralocorticoid receptor antagonists: 60 years of research and development. J of Endocrinology 2017; 234, T125–T140. https://doi.org/10.1530/JOE-16-0600